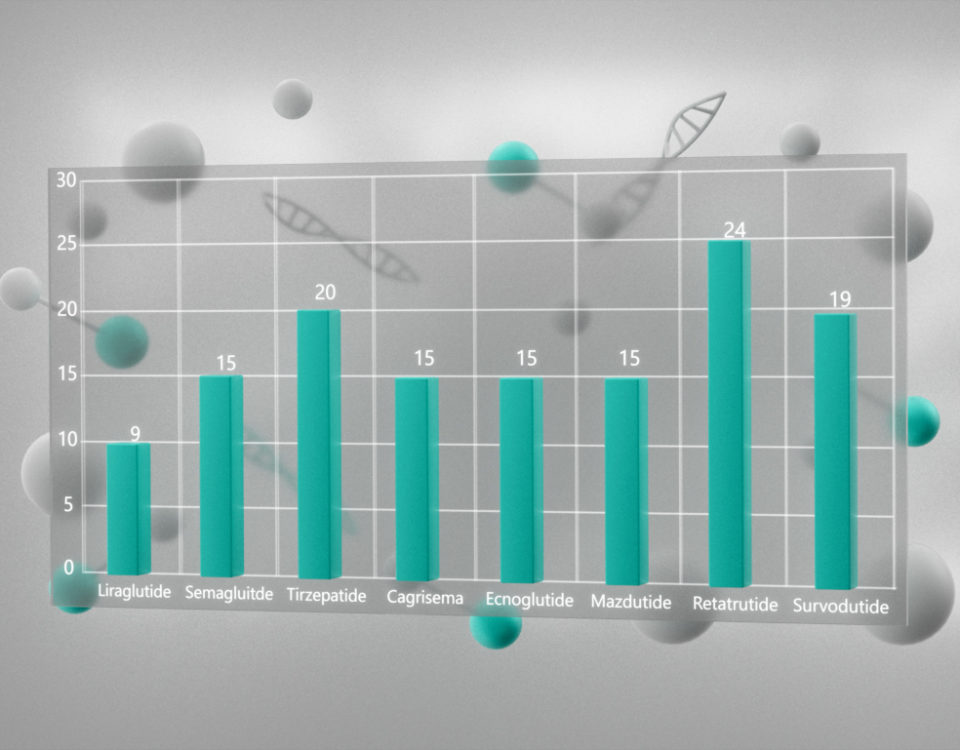
Топ три продаваемых пептидов в 2020 году: дулаглутид, лираглутид, семаглутид

Клинические испытания аминокислотных комплексов
13.04.2021
Твердофазный пептидный синтез — революция в синтезе полипептидов
04.05.2021Сахарный диабет 2 типа – метаболическое хроническое заболевание, которое встречается у 6,3% населения в мире и занимает до 90% всех случаев диабета. Рост заболеваемости наблюдается во всех возрастных группах, и глобальная распространенность прогнозируется на уровне 7079 больных на 100 тыс. населения к 2030 году. Это обуславливает повышенную потребность в противодиабетических препаратах. Рассмотрены три современных пептидных противодиабетических средства – семаглутид, дулаглутид, лираглутид, которые являются лидерами по продажам на рынке пептидов

Дулаглутид
Дулаглутид (Dulaglutide, LY2189265, Trulicity, Трулисити; CAS 923950-08-7) –гипогликемическое лекарственное средство, вводимое парентерально и относящееся к агонистам рецептора глюкагоноподобного полипептида 1 (GLP-1), миметик инкретина. Препарат является пептидом с аминокислотной последовательностью HGEGTFTSDVSSYLEEQAAKEFIAWLVKGGG, способным связываться с рецептором, замедлять транспорт пищи из желудка, а также повышать в поджелудочной железе выработку инсулина β-клетками. Параллельно, пептид, подавляя α-клетки, понижает концентрацию глюкагона, которая при диабете избыточна. GLP-1 вырабатывается клетками слизистой оболочки желудочно-кишечного тракта (ЖКТ) как реакция на пищу и нормализует в крови содержание глюкозы [1].
Препарат обладает длительным агонистическим действием на рецептор GLP-1. Структура дулаглутида включает два идентичных соединенных с помощью дисульфидных связей фрагментов. Каждый из них представляет собой несколько измененную последовательность аналога GLP-1 человека, ковалентно присоединенную к модифицированному участку иммуноглобулина человека (IgG4) коротким пептидным линкером. Структура пептида, являющаяся аналогом GLP-1, гомологична на ~90% естественному GLP-1(7-37) человека. Нативный GLP-1 обладает периодом полураспада до 2 минут из-за разложения пептидазой DPP-4 и очищения почками. Отличие дулаглутида от природного GLP-1 заключается в повышенной устойчивости относительно деградации под воздействием DPP-4; пептид обладает большим размером, который снижает скорость абсорбции, как и выведение почками. Характеристики пептида приводят к получению хорошо растворимого препарата и продленному периоду полураспада – 4,7 дня; это делает его пригодным для введения только однократно за неделю. Важно, что формула дулаглутида сконструирована так, чтобы пептид избегал возникновения иммунного ответа, зависимого от Fcγ -рецептора, а его иммуногенный потенциал – снижался.
Дулаглутид проявляет несколько типов антигипергликемического воздействия родоначального GLP-1. При увеличенном содержании глюкозы препарат повышает концентрацию внутриклеточного циклического АМФ в β-клетках в поджелудочной железе человека, приводя к высвобождению инсулина. Дулаглутид снижает выработку глюкагона, которая чрезмерно повышена у больных при диабете 2 типа. Более низкие концентрации глюкагона ведут к понижению выделения глюкозы печенью.
В 2010 году дулаглутид был разработан компанией Eli Lilly, пептид получил в 2014 году одобрение Управления по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA, США) под торговым названием Trulicity [2]. Дулаглутид разрешен в Европейском Союзе с 2014 года [3]. В России дулаглутид продают под названием Трулисити (ЛП-003682) с 2016 года. Эффективность и безопасность дулаглутида подтвердились результатами шести клинических испытаниях, где участвовало свыше 4 тыс. больных диабетом 2 типа. В период терапии при помощи дулаглутида наблюдался улучшенный контроль концентрации глюкозы, выраженный в понижении HbA1c (маркер содержания сахара в крови). Прием дулаглутида связывают с возможными рисками панкреатита и медуллярной карциномы щитовидной железы [4]. По результатам регистрационных работ, возникновение острого панкреатита наблюдалось у 0,07% пациентов, применявших дулаглутид, против 0,14% в плацебо-группе; для препаратов сравнения и дополнительного фонового противодиабетического лечения или без такового – 0,19%. Получающие лечение должны знать про специфические симптомы, характерные для острого панкреатита. Возникновение подозрений по поводу панкреатита является причиной для остановки приема дулаглутида. Если панкреатит подтвержден, введение препарата возобновлять нельзя. Когда отсутствуют иные симптомы развития острого панкреатита, то рост концентрации поджелудочных ферментов, как таковое, не считается прогностическим.
Дулаглутид показан в случае плохо контролируемого сахарного диабета 2 типа как дополнение к физическим тренировкам и диетическим ограничениям; его назначают как препарат монотерапии, когда по причине противопоказаний и/или непереносимости метформин считается нецелесообразным [5, 6]. Пептид могут использовать сочетая с прочими лекарственными средствами. Дулаглутид в Соединенных Штатах применяют также с целью понижения вероятности возникновения опасных сердечно-сосудистых событий среди больных диабетом 2 типа. Использование дулаглутида не требует самостоятельного контролирования крови на содержание глюкозы – это необходимо при корректировке дозировок инсулина/сульфонилмочевины, в первую очередь – на первых этапах использования препарата. Для понижения дозировок инсулина рекомендуют плавную схему. К главным преимуществам дулаглутида стоит отнести возможность его введения всего лишь еженедельно. Лекарственное средство поставляется в форме шприц-ручки для проведения подкожных инъекций, в шприце находится 500 мкл раствора, содержащего 0,75–4,5 мг пептида [6]. Если лечащийся пропускает очередную инъекцию, а до очередного спланированного введения остаток времени свыше 72 часов, то ее рекомендуется незамедлительно ввести. Когда до плановой инъекции менее трех дней, то надо провести инъекцию в запланированный день.
Дулаглутид не предназначен для лечения сахарного диабета 1 типа, при диабетическом кетоацидозе; лекарство не может выступать заменителем для инсулина. Известно про возникновение диабетического кетоацидоза инсулинозависимых больных, вызванного резким прекращением приема инсулина или понижением дозировки. Сообщали про развитие обезвоживания лиц, применявших данный препарат, преимущественно на начальных этапах терапии; это вело к возникновению острой почечной недостаточности. Многие из зарегистрированных нежелательных почечных осложнений произошли у больных, демонстрировавших тошноту, диарею, обезвоживание, рвоту. Людям, принимающим дулаглутид, следует сообщить о потенциальной опасности обезвоживания, связанного с побочными эффектами на ЖКТ, необходимо принимать меры для предотвращения истощения запасов жидкости.
Лечение с помощью различных агонистов рецептора GLP-1 ассоциировано с некоторой вероятностью возникновения острого панкреатита. Судя по отчетам клинических исследований, присутствует связь дулаглутида и этого заболевания. Люди, использовавшие дулаглутид, сочетая его с инсулином/сульфонилмочевиной, имели возросший риск наступления гипогликемии, что возможно предотвратить путем понижения дозировок инсулина/сульфонилмочевины.
Для дулаглутида известна способность задерживать пищу в желудке и влиять на скорость абсорбции принимаемых одновременно с ним лекарственных средств перорально.
По результатам клинических испытаний, как наиболее частые отмечали такие побочные реакции, как расстройства ЖКТ. Зачастую, эти эффекты по тяжести характеризовались как легкие или же средние, нежелательные реакции являлись преходящими. Согласно данным, полученным путем долгосрочного изучения сердечно-сосудистых событий на выборке из 4949 человек, рандомизированных для лечения дулаглутидом и наблюдавшихся на протяжении ~5,4 лет, они соответствовали низкому риску.
В дозировке 1,5 мг, дулаглутид ассоциировался со стойким уменьшением массы на протяжении всего времени исследований; потеря веса от изначальной до конечной величины была -0,35÷-2,9 кг. В дозировке 0,75 мг понижение массы находилось в диапазоне -0,86÷-2,63. Потеря веса демонстрировалась вводившими дулаглутид больными вне какой-либо зависимости с возникновением тошноты или ее отсутствием.
По состоянию на 2018 год, рецептов на дулаглутид было выписано в США более 4,2 млн., данный препарат входит в топ–200 самых распространенных рецептурных лекарств и находится на 149-ом месте [7]. Средняя разовая трата пациента на покупку препарата составляет 34,4 долларов США; в России упаковка из четырех ампул по 0,75 мг активного вещества стоит ~5,6 тыс. рублей.
Лираглутид
Лираглутид (Liraglutide Victoza, Saxenda, Саксенда, Виктоза; CAS 204656-20-2) –пептидный препарат для инъекционного введения, применяемый в терапии сахарного диабета 2 типа, а также ожирения. Лираглутид считается менее предпочтительным по отношению к метформину. Его долгосрочное воздействие на опасность развития болезней сердца, продолжительность жизни и здоровье в целом до сих пор полностью неясны [8, 9]. Лираглутид имеет линейную последовательность из 31 аминокислоты с ответвлением в боковую цепь в положении Lys27 с фрагментом пальмитоил-γ-Glu: HAEGTFTSDVSSYLEGQAAK(γ-E-Palm)-EFIAWLVRGRG.
Лираглутид разработан компанией Novo Nordis (Дания) и получил одобрение для медицинского использования в странах ЕС в 2009 году, со стороны FDA – в 2010 году. [5]. В России препарат продается под названиями Виктоза (ЛСР-004405/10) и Саксенда (ЛП-003491) как раствор в шприц-ручке с 18 мг активного компонента, предназначенный для подкожных инъекций.
Лираглутид, как и дулаглутид, – это агонист GLP-1 химически являющийся ацилированным аналогом GLP-1 человека, получаемый биотехнологическим методом с применением рекомбинантной ДНК, продуцентом выступают пекарские дрожжи S. cerevisiae. Лираглутид на 97% гомологичен аминокислотной последовательности эндогенного GLP-1(7-37).
Препарат в течение суток от приема понижает гипергликемию, вызываемую приемом пищи, увеличивая секрецию инсулина за счет задержки прохождения пищи через желудок, повышения концентрации глюкозы и подавления выработки глюкагона [10].
При повышенном уровне глюкозы в крови, пептид ведет к усиленному высвобождению инсулина в поджелудочной железе β-клетками. По мере нормализации концентрации глюкозы и наступлению эугликемии секреция инсулина ослабевает. Понижение выработки глюкагона происходит глюкозозависимым образом и задерживает прохождение пищи через желудок. Лираглутид более стоек к метаболическому расщеплению нейтральными пептидазами (NEP) и дипептидилпептидазой-4 (DPP-4), чем эндогенный GLP-1, – его период полувыведения из плазмы составляет 13 часов [11]. Период полураспада GLP-1 1,5–2 минуты в плазме крови, а после внутримышечного введения – около получаса, что значительно ограничивает его применение как лекарственного средства. Активными производными эндогенного GLP-1 являются продукты метаболизма: GLP-1(7-6)NH2 и GLP-1(7-37). Пролонгированная стабильность лираглутида обусловлена присоединением фрагмента жирной пальмитиновой кислоты, как отмечено выше. Такая модификация позволяет пептиду самоассоциироваться, а также связываться в кровотоке и подкожной клетчатке в комплекс с альбумином, из которого активный агент медленно и плавно высвобождается. Образование альбуминового комплекса ведет и к более медленной деградации и пониженному выведению почками в сравнении с GLP-1(7-37) [11].
При лечении диабета 2 типа, лираглутид оптимизирует контроль содержания глюкозы в крови [12]. Однако до сих пор неясно, как влияют миметики инкретина, включая лираглутид, на риски смерти [13]. Считается, что при диабете лираглутид менее предпочтителен, но он может использоваться у пациентов, которым лечение метформином и другими противодиабетическими препаратами, например, сульфонилмочевиной, помогает недостаточно [9]. Первоначально назначают дозировку 0,6 мг в день, которая не эффективна для контроля гликемии и предназначена только в качестве начальной дозы для уменьшения непереносимости. Через неделю дозу увеличивают до 1,2 мг в день. Если клинический ответ неадекватен, можно повысить до 1,8 мг в день после ≥1 недели лечения с суточной дозой 1,2 мг. Если с момента приема последней дозы прошло более дней, возобновляют введение опять с 0,6 мг, чтобы минимизировать побочные эффекты со стороны ЖКТ.
В лечении ожирения (индекс массы тела (ИМТ), превышающий 30 кг/м2) у взрослых пациентов лираглутид нашел применение наряду с диетой и физическими упражнениями для продолжительного контроля массы тела, как и при избыточном весе (ИМТ свыше 27 кг/м2, сопровождающийся дислипидемией, сахарным диабетом 2 типа или высоким кровяным давлением) [9]. Известны некоторые сомнения о постоянности уменьшения веса пациентов, как и вопросы по стабильности подавления аппетита, которое может оказаться временным. У людей, у которых не наблюдается значимой потери веса (≥4% исходного веса) лечение прекращают; такие пациенты вряд ли смогут достичь успеха при продолжении терапии лираглутидом. Первоначально, как и при лечении диабета, назначают 0,6 мг лираглутида в день. Дневную дозу увеличивают на 0,6 мг с интервалом в неделю до поддерживающей – 3 мг в день. Если увеличение дозировки не переносится (например, побочные эффекты со стороны желудочно-кишечного тракта), может задержать повышение дозировки примерно на 1 неделю. Если суточная доза 3 мг не переносится, терапию прекращают; эффективность в лечении ожирения не установлена при дозировке <3 мг в день. В случае, когда с момента приема последней дозы проходит более трех дней, возобновляют прием с 0,6 мг, плавно повышая до поддерживающей дозировки 3 мг один раз в день.
Лираглутид ассоциируется с повышенным риском развития рака щитовидной железы, что было показано в экспериментах на крысах при использовании восьмикратной человеческой дозы. Это вело к статистически значимому увеличению возникновения опухолей. В результате клинических испытаний было обнаружено, что у пациентов, получавших лираглутид, частота возникновения опухолей щитовидной железы достигала 1,3 из 1000 пациенто-лет (4 человека) против 1,0 в группах сравнения. Эти пациенты демонстрировали повышенный уровень сывороточных маркеров (кальцитонин), что говорит об уже ранее существовавшем заболевании, т. е., до начала исследования [14]. В FDA сообщили, что наблюдался несколько повышенный уровень сывороточных маркеров у пациентов, принимавших лираглутид, однако он оставался в пределах допустимой нормы [15].
Как и дулаглутид, лираглутид может быть связан с развитием острого панкреатита, о чем сообщила исследовательская группа из Университета Джонса Хопкинса в 2013 году; наблюдалась статистически значимая связь между госпитализацией по причине панкреатита и применением производных GLP-1 и ингибиторов DPP-4 [16]. FDA провело сопоставление доступной информации о предполагаемой связи приема миметиков инкретина и панкреатита или рака поджелудочной железы. Объединенный анализ данных результатов 25 клинических испытаний, полученных от более 14,6 тыс. пациентов с диабетом 2 типа не показал твердых доказательств повышенного риска возникновения рака или панкреатита [17]. FDA советует клиницистам продолжать следовать рекомендациям о назначении инкретиновых миметиков и тщательно наблюдать за пациентами на предмет проявлений панкреатита после начала приема препарата и увеличения дозировки. Больным следует немедленно обратитесь к врачу при появлении симптомов панкреатита, в том числе стойких тяжелых абдоминальных, один из которых – боль, иногда распространяющаяся в спину и сопровождающаяся или не сопровождающаяся рвотой. При подозрении на панкреатит надо незамедлительно прекратить прием лираглутида и начать соответствующее лечение. Если панкреатит будет подтвержден, то прием лираглутида возобновлять нельзя. Безопасность и эффективность лираглутида у пациентов с панкреатитом в анамнезе не установлены.
Наиболее распространенные побочные эффекты применения лираглутида включают гипогликемию, головокружение, тошноту, боли в животе и месте введения. Другими серьезными нежелательными реакциями могут быть панкреатит, медуллярный рак щитовидной железы, ангионевротический отек, заболевания почек и желчного пузыря [9].
Тем не менее, лираглутид является часто назначаемым препаратом и занимает 143-тье место в топ-200 списка США, содержащего наиболее часто назначаемых лекарств [7]. В 2018 году его выписали более 4,7 млн. раз. Единоразовая трата пациента составляла 54,53 долларов США, а суммарный расход на лечение – 1109,89 долларов США. В РФ упаковка из пяти шприц-ручек Саксенда стоит ~23 тыс. рублей, а с двумя инжекторами в пачке – 8–10 тыс. рублей.
Семаглутид
Семаглутид(Semaglutide, Ozempic, Rybelsus; CAS 910463-68-2) – новый современный противодиабетический препарат, который был создан в 2012 году исследователями компании Novo Nordisk (Дания) [18], FDA разрешило его использование с 2017 года для применения в терапии взрослых, страдающих диабетом 2 типа. Как описанные выше препараты, семаглутид – гипогликемический агент, агонист рецептора GLP-1, который, из-за подавления тяги к пище и уменьшения ощущения голода, является эффективным средством при ожирении и диабете 2 типа. Гомологичность семаглутида с родоначальным природным GLP-1 достигает 94%. Относительно исходного полипептида, в последовательности препарата осуществлены две модификации: аланин замещен на 2-аминоизомасляную кислоту (X=Aib) и вместо лизина введен аргинин (см. Рис. 2) [19]. Первая замена ингибирует деградацию пептида под действием фермента DPP-4. Введение длинноцепочечного ацильного остатка алифатической дикислоты (С18) улучшает связывание семаглутида с альбумином, таким образом продляя присутствие препарата в системе кровообращения и обеспечивая его плавное высвобождение из комплекса: в крови период полураспада препарата достигает одной недели (до 184 часа). Это позволяет применять семаглутид еженедельно по одной инъекции.

Рисунок 2 – Семаглутид
Во время взаимодействия пептида с рецептором-мишенью происходит усиление выработки инсулина, индуцированной глюкозой. Помимо этого, препарат стимулирует рост β-клеток, участвующих в биосинтезе инсулина. Также семаглутид снижает концентрацию глюкагона, повышающего содержание сахара в крови, приводя к подавлению аппетита, уменьшению количества потребляемой пищи и замедляет ее транспорт желудком. Соответственно, пептид способствует похуданию и расходу жировых тканей.
В контролируемых клинических испытаниях использование семаглутида в дозировке 0,5 мг или 1 мг один раз в неделю приводило к снижению HbA1c с разницей по сравнению с плацебо от -1,1% до -1,6% через 30 недель. Дополнительные результаты, которые могут быть желательными для пациентов, включают снижение массы тела на -2,2 – -4,7 кг против плацебо за такой же период [20]. Присущий семаглутиду риск гипогликемии, по-видимому, низкий, но увеличивается при совместном введении с инсулином и, вероятно, при совместном применении со стимуляторами секреции инсулина, такими как сульфонилмочевина. В программе исследований не наблюдалось разницы в частоте возникновения панкреатита, однако у пациентов, получавших семаглутид, было отмечено повышение уровней амилазы и липазы в сыворотке. Не было замечено различий в частоте злокачественных новообразованиях (включая медуллярный рак щитовидной железы), но продолжительность воздействия может быть недостаточной для полного исключения повышенного риска.
Семаглутид характеризуется слабовыраженными побочными эффектами, которые присутствуют и у других агонистов рецептора GLP-1: рвота, тошнота – наиболее часто, диарея или запоры, боли в животе. При сердечно-сосудистых заболеваниях возможно развитие ретинопатии.
Семаглутид применяется путем подкожной инъекции однократно каждую неделю, его введение не зависит от приема пищи и времени дня. Препарат выпускают в удобном виде –шприц-ручка, разовая терапевтическая дозировка – 500 мкг или 1 мг. Сейчас пептид разрешен для применения как лекарственное средство в виде инъекционного или перорального препарата в странах ЕС, Канаде, США, России и Японии. Семаглутид в РФ продается с 2019 года под названием Оземпик (ЛП-005726).
В 2019 году FDA разрешило к продаже пероральную форму семаглутид – таблетки Rybelsus для лечения пациентов с диабетом 2 типа [21]. Rybelsus стал первым одобренным неинъекционным противодиабетическим препаратом в США. Очевидно, что пероральный прием существенно облегчает применение его пациентами и повышает качество жизни.
Эффективность и безопасность препарата подтвердилась в ряде клинических исследований, где Rybelsus оценили в монотерапии при диабете 2 типа, как и в комбинации с прочими лекарствами – метформином, сульфонилмочевинами, ингибиторами SGLT-2, тиазолидиндионы и инсулин. Rybelsus во время монотерапии значительно снижал уровень сахара в крови против плацебо. HbA1c у 69% пациентов через 26 недель при дозировке 7 мг раз в день, и у 77% – при 14 мг снижался ниже 7% [21].
Rybelsus не рекомендован пациентам с синдромом множественной эндокринной неоплазии типа 2 (MEN 2) в анамнезе. Остальные ограничения соответствуют таковым для семаглутида. Rybelsus принимают за полчаса до первого приема пищи. Препарат тормозит пищеварение.
Семаглутид – довольно новый препарат, и пока не входит в наиболее назначаемые лекарства. Однако эксперты полагают, что уже в 2024 году его пероральная форма, Rybelsus, станет приносить доход производителю не менее 2 млрд. долларов США ежегодно. В России одна ампула Оземпик с содержанием пептида 1,34 мг/мл в объеме 1,5 или 3 мл продается по цене более 8 тыс. рублей.
Заключение
Сахарный диабет 2 типа (СД-2, инсулиннезависимый диабет; Е11 по МКБ 10) – метаболическое хроническое заболевание, характеризующееся повышенным содержанием сахара в крови (гипергликемией), недостатком инсулина, резистентностью к нему из-за нарушения взаимодействия инсулина и клеток тканей.
Симптомы включают сухость во рту, повышенную жажду и полиурию, слабость, ожирение, зуд, медленное заживление ран. К долгосрочным осложнениям относят инсульты, болезни сердца, ретинопатию, почечную недостаточность, нарушение кровообращения в конечностях. Диагностируют СД-2 при помощи анализа уровня глюкозы (натощак) и гликированного гемоглобина в плазме, проводят тест на толерантность к глюкозе. Диабет 2 типа часто развивается как следствие ожирения и гиподинамии.
Диабет 2 типа встречается у 6,28% населения в мире и занимает 80–90% всех случаев диабета [22]. Это девятая из самых распространенных причин смерти. Рост заболеваемости наблюдается во всех возрастных группах. Статистическое прогнозирование с использованием модели, основанной на данных за 1990–2017 годы, показало, что глобальная распространенность диабета может вырасти до 7079 на 100 тыс. населения к 2030 году и до 7862 – к 2040 году.
С ростом заболеваемости диабетом и ожирением растет и потребность в противодиабетических препаратах, что видно по приведенным выше данным о частоте их назначения. Как видно из обзора, семаглутид имеет существенные преимущества по сравнению с другими противодиабетическими лекарствами: не требуется ежедневное введение инъекционной формы и доступен вариант препарата для перорального использования. Кроме того, эффективность семаглутида при еженедельном применении не уступает дулаглутиду ни по понижению HbA1c, ни по убыли массы тела при ожирении. Очевидно, что обе одобренные формы семаглутида демонстрируют отличные перспективы, а частота их назначения и рынок будут расти. В целом, наиболее продаваемыми пептидами являются именно препараты для лечения диабета 2 типа, что наглядно показано на графике (Рис. 1).
1. Nadkarni, P., Chepurny, O.G., Holz, G.G., Chapter Two — Regulation of Glucose Homeostasis by GLP-1, in Progress in Molecular Biology and Translational Science, Y.-X. Tao, Editor. 2014, Academic Press. p. 23-65.
2. FDA approves Trulicity to treat type 2 diabetes. 2014; Available from: https://web.archive.org/web/20160420090034/https://www.fda.gov/NewsEvents/Newsroom/PressAnnouncements/ucm415180.htm.
3. Trulicity. 2021; Available from: https://www.ema.europa.eu/en/medicines/human/EPAR/trulicity.
4. BLA 125469 TRULICITY™ (Dulaglutide) Glucagon-like Peptide-1 (GLP-1) Receptor Agonist 2014; Available from: https://www.fda.gov/media/89727/download.
5. Tibble, C.A., Cavaiola, T.S., Henry, R.R., Longer acting GLP-1 receptor agonists and the potential for improved cardiovascular outcomes: a review of current literature. Expert Review of Endocrinology & Metabolism, 2013. 8(3): p. 247-259. DOI: 10.1586/eem.13.20.
6. TRULICITY, INN-dulaglutide — European Medicines Agency. Summary of product characteristics. 2021; Available from: https://www.ema.europa.eu/en/documents/product-information/trulicity-epar-product-information_en.pdf.
7. The Top 200 of 2021. Provided by the ClinCalc DrugStats Database. 2021; Available from: https://clincalc.com/DrugStats/Top200Drugs.aspx.
8. Shyangdan, D., Cummins, E., Royle, P., Waugh, N., Liraglutide for the treatment of type 2 diabetes. Health Technol Assess, 2011. 15: p. Suppl 1. DOI: 10.3310/hta15suppl1/09.
9. Liraglutide. 2019; Available from: https://www.drugs.com/monograph/liraglutide.html.
10. Beglinger, C., Degen, L., Gastrointestinal satiety signals in humans — Physiologic roles for GLP-1 and PYY ? Physiology & Behavior, 2006. 89(4): p. 460-464. DOI: https://doi.org/10.1016/j.physbeh.2006.05.048.
11. Goldstein, B.J., Müller-Wieland, D., Type 2 diabetes: principles and practice. 2016: CRC Press.
12. New Diabetes Drug Liraglutide Works. 2008; Available from: https://www.webmd.com/diabetes/news/20080924/new-diabetes-drug-liraglutide-works.
13. Liu, J., Li, L., Deng, K., Xu, C., Busse, J.W., Vandvik, P.O., Li, S., Guyatt, G.H., Sun, X., Incretin based treatments and mortality in patients with type 2 diabetes: systematic review and meta-analysis. BMJ, 2017. 357: p. j2499. DOI: 10.1136/bmj.j2499.
14. Victoza (liraglutide). 2010; Available from: https://www.accessdata.fda.gov/drugsatfda_docs/label/2010/022341lbl.pdf.
15. Parks, M., Rosebraugh, C., Weighing Risks and Benefits of Liraglutide — The FDA’s Review of a New Antidiabetic Therapy. New England Journal of Medicine, 2010. 362(9): p. 774-777. DOI: 10.1056/NEJMp1001578.
16. Singh, S., Chang, H.-Y., Richards, T.M., Weiner, J.P., Clark, J.M., Segal, J.B., Glucagonlike Peptide 1–Based Therapies and Risk of Hospitalization for Acute Pancreatitis in Type 2 Diabetes Mellitus: A Population-Based Matched Case-Control Study. JAMA Internal Medicine, 2013. 173(7): p. 534-539. DOI: 10.1001/jamainternmed.2013.2720.
17. Egan, A.G., Blind, E., Dunder, K., de Graeff, P.A., Hummer, B.T., Bourcier, T., Rosebraugh, C., Pancreatic Safety of Incretin-Based Drugs — FDA and EMA Assessment. New England Journal of Medicine, 2014. 370(9): p. 794-797. DOI: 10.1056/NEJMp1314078.
18. Kalra, S., Gupta, Y., Once-weekly glucagon-like peptide 1 receptor agonists. J Pak Med Assoc, 2015. 65(7): p. 796-798.
19. Knudsen, L.B., Lau, J., The Discovery and Development of Liraglutide and Semaglutide. Frontiers in Endocrinology, 2019. 10: p. 155.
20. Center for drug evaluation and research. Application number: 209637Orig1s000. 2017; Available from: https://www.accessdata.fda.gov/drugsatfda_docs/nda/2017/209637Orig1s000SumR.pdf.
21. FDA approves first oral GLP-1 treatment for type 2 diabetes. 2019; Available from: https://www.fda.gov/news-events/press-announcements/fda-approves-first-oral-glp-1-treatment-type-2-diabetes.
22. Khan, M.A.B., Hashim, M.J., King, J.K., Govender, R.D., Mustafa, H., Al Kaabi, J., Epidemiology of Type 2 Diabetes — Global Burden of Disease and Forecasted Trends. Journal of epidemiology and global health, 2020. 10(1): p. 107-111. DOI: 10.2991/jegh.k.191028.001.